Беременность- это не только радость будущего материнства, но и испытание организма на прочность.
Одной из основных причин как материнской, так и перинатальной заболеваемости и летальности, ряда акушерских осложнений является артериальная гипертония (АГ) беременных.
Ежегодно во всем мире 50 тыс. женщин погибают в период беременности из-за осложнений, связанных с артериальной гипертонией.
Как распознать у себя гипертонию?
Просто! Нужно регулярно измерять АД! Критериями установления диагноза гипертонии являются:
- уровень систолического («верхнего») АД (САД) 140 мм рт.ст. и более,
- уровень диастолического («нижнего») АД (ДАД) 90 мм рт.ст. и более,
или
- увеличение систолического («верхнего») давления на 25 мм рт.ст. и более,
- или диастолического («нижнего») давления на 15 мм рт. ст. по сравнению с теми уровнями АД, которые фиксировались до беременности.
Нужно помнить, что при физиологически протекающей беременности в I и II триместрах возникает физиологическое снижение АД, а в III триместре АД возвращается к обычному уровню.
Существует несколько форм гипертензии у беременных:
хроническая АГ – т.е. гипертония, развившаяся еще до беременности ( а она, в свою очередь, бывает эссенциальная (беспричинная) и симптоматическая (связанная с каким-либо заболеванием, например, с болезнью почек).
преэклампсия (ПЭ), т.е. гипертония, возникшая во время беременности, начиная с 20 недель. Сочетание повышения АД во второй половине беременности с протеинурией (белком в моче) и отеками в отечественном акушерстве рассматривают как «гестоз».
Крайней степенью тяжелой формы преэклампсии являются эклампсия, отек мозга, отек легких, кровоизлияние и отслойка сетчатки; острая почечная недостаточность, острая печеночная недостаточность вследствие жировой дистрофии печени, HELLP-синдром и т.д. Каждое из перечисленных состояний смертельно опасны, их сочетание – втройне опасно!
Факторами риска развития Преэклампсии являются:
Первая беременность, беременность до 20 лет и после 35-40 лет, гипертония во время беременности у матери беременной, многоводие, заболевания почек, болезни легких, бронхиальная астма, сахарный диабет, избыточная масса тела у беременной.
Преэклампсию устанавливают у пациенток с повышенным АД, уровнем белка в моче 0.3г \сутки и более, уменьшением объема мочи, повышением уровня креатинина крови, снижением тромбоцитов, повышением печеночных ферментов АСТ и АЛТ, при наличии видимых отеков или прибавке веса 500г\неделю.
Классификация гипертонии, принятая в акушерстве, не соответствует принципам кардиологической классификации, из-за чего и ведение и лечение артериальной гипертонии у беременных вызывает значительные трудности и разногласия.
Так, многие рекомендации, принятые для лечения гипертонии общей популяции, в случае повышения АД во время беременности не работают – например, не рекомендуется ограничение соли и жидкости, не рекомендуются как физические нагрузки, так и полупостельный режим и т.д.
Да и лекарства для лечения гипертонии беременных, за исключением, пожалуй, метилдопы (допамина), имеют массу ограничений и противопоказаний для использования во время беременности, так как обладают тератогенными (способны вызывать опухоли), эмбриотоксичными и органоповреждающими свойствами для плода. Вообще, нужно понимать, что ни один препарат от гипертонии не является стопроцентно безопасным при беременности.
Кроме того, хоть и повышенное АД несет вред для развития плода, однако чрезмерное снижение артериального давления также опасно снижением фето-плацентарной перфузии и развитием гипоксии, гипотрофии плода.
Об этом же свидетельствуют результаты использования различных антигипертонических средств пи беременности.
Таким образом, наличие артериальной гипертонии при беременности является прогностически неблагоприятным фактором в отношении здоровья как матери, так и исходов беременности и здоровья плода, а лечение гипертонии вынуждает врачей постоянно мониторировать состояние сердечной функции у самой беременной, так и показателей фето-плацентарного кровообращения и динамики роста плода. Причем кратность этих исследований иногда достигает нескольких раз в неделю.
Вот почему женщинам, планирующим беременность, необходимо заранее:
- изучить состояние своей сердечно-сосудистой системы,
- определить уровень АД,
- исключить такие факторы риска АГ, как болезни почек, надпочечников, щитовидной железы,
- провести коррекцию факторов риска гипертонии – нормализовать вес, отказаться от курения, устранить воздействие вредных производственных факторов, привести в равновесие свое нервно-эмоциональное состояние.
А во время беременности не забывать регулярно измерять АД, а также пройти исследование сердца (ЭКГ, УЗИ сердца – ЭХОКГ), УЗИ почек, допплерографию сосудов почек, УЗИ надпочечников, контролировать уровень креатинина, АЛТ и АСТ, тромбоцитов крови и т.д.
Искусство врача при выявлении артериальной гипертонии у беременной состоит в рациональном применении противогипертонических средств под контролем показателей гемодинамики матери (УЗИ сердца) и плода (показатели допплерографии фето-плацентарного кровообращения, ЭХОКГ плода, динамика роста плода), и органов – регуляторов АД (почки, надпочечники, периферические сосуды) и органов-мишеней при гипертонии (сосуды головного мозга, опять же, почки, сердце, сосуды) с учетом анализа результатов тестов функции внутренних органов беременной.
Пожелаем всем АД 120/80!
На фото:
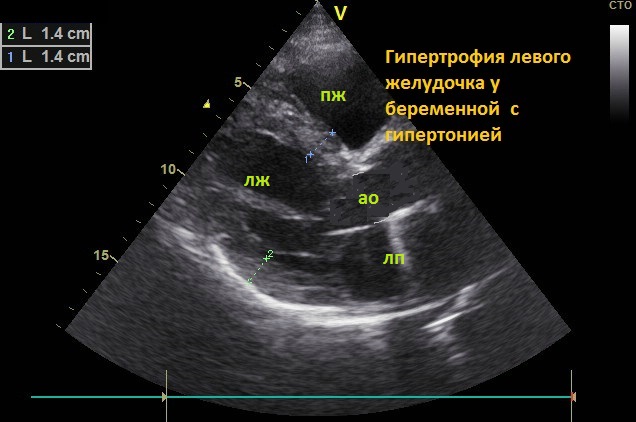
- Эхокардиография ( ЭХОКГ) Гипертрофия левого желудочка у беременной.
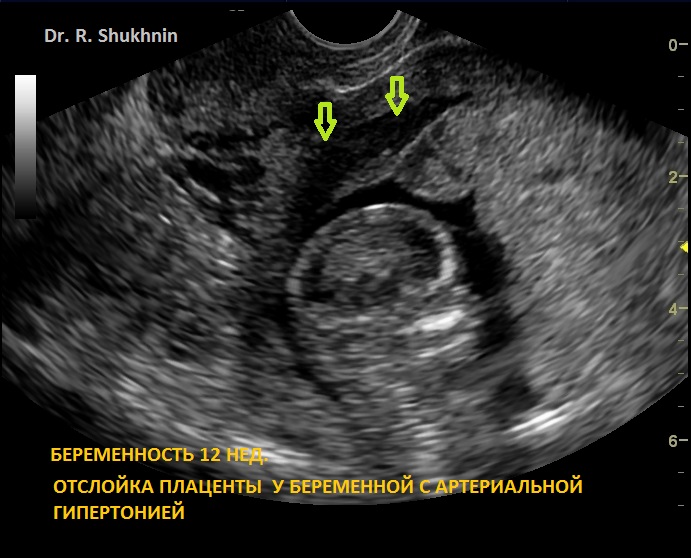
2. УЗИ беременности 12 нед. Отслойка плаценты у беременной с гипертонией в 12 нед.
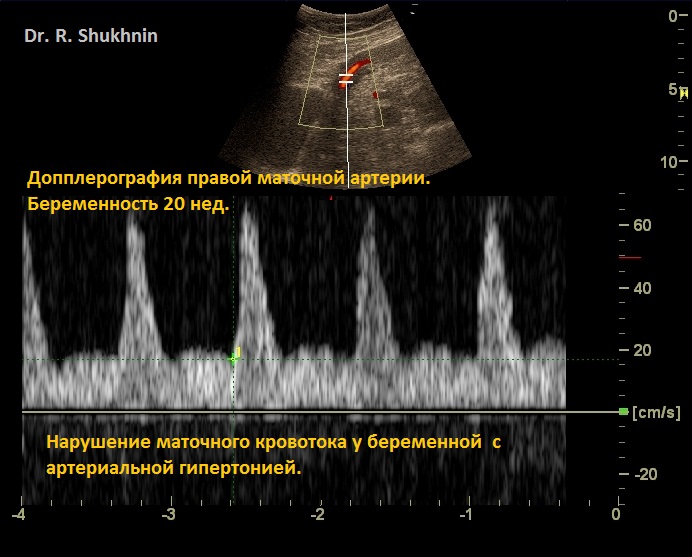
3. УЗИ беременности 20 нед. Допплерография. Спазм маточной артерии при гипертонии.
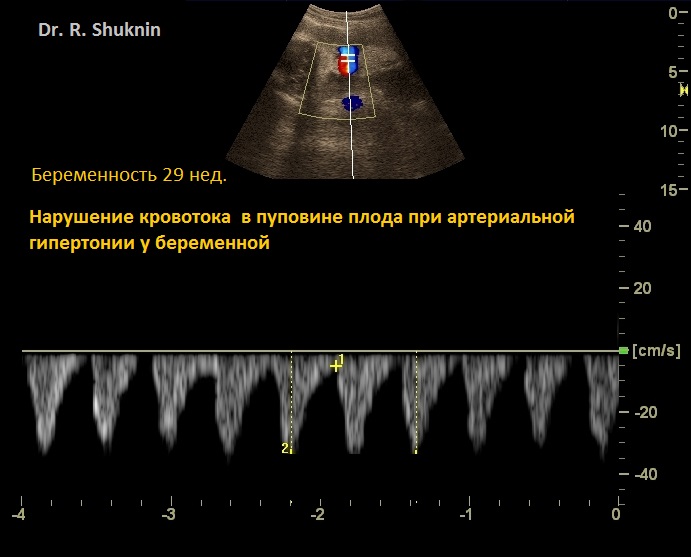
4. УЗИ беременности 29 нед. Допплерография. Нарушение кровообращения в пуповине у беременной с гипертонией.