Недавно весь мир был поражен случаем на футбольном матче чемпионата Евро-2020, когда полузащитник сборной Дании Кристиан Эриксен перенес остановку сердца.
К счастью, спортсмена удалось реанимировать, и футболисту был установлен искусственный водитель ритма. Однако даже за то короткое время, пока шел чемпионат, несколько спортсменов, в т.ч. и футболистов, погибли прямо во время соревнований от внезапной остановки сердца. Им оказать помощь не успели или не смогли.
Риск внезапной сердечной смерти существует не только у пожилых, или спортсменов – он есть во всех возрастных группах, в том числе и у школьников.
Ежегодно сентябрь собирает свой черный урожай смертей детей, умерших во время уроков физкультуры. Почему так происходит? Ведь, как правило, родители этих детей в один голос заявляют, что их дети ни на что не жаловались.
Чтобы ответить на этот вопрос, достаточно взглянуть на статистику – внезапная остановка сердца является первым симптомом заболеваний более чем у 50% (!) лиц с синдромом внезапной сердечной смерти.
Однако это не означает, что у лиц с повышенным риском внезапной смерти нет симптомов или каких-либо изменений, указывающих на этот риск. Они есть, и их нужно целенаправленно выявлять.
Именно поэтому Американская академия педиатрии (AAP) и Общество детской и врожденной электрофизиологии (PACES) недавно призывали проводить скрининг всех детей на заболевания, которые могут приводить к остановке сердца и смерти, независимо от уровня их тренированности.
Вот эти рекомендации:
- Всех детей необходимо оценивать на наличие заболеваний, предрасполагающих к внезапной остановке сердца (ВОС) и внезапной сердечной смерти (ВСС) в ходе рутинных осмотров.Необходим детальный личный и семейный анамнез, врачебный осмотр.
- Провести ЭКГ исследование, выявляющее ряд характерных для риска внезапной сердечной смерти изменений.
- Пережившие внезапную остановку сердца, а также члены семей жертв внезапной сердечной смерти и внезапной остановки сердца, должны проходить подробные исследования для выявления возможной генетической этиологии.
- Для вторичной профилактики ВОС эффективны сердечно-легочная реанимация и автоматические наружные дефибрилляторы.
Какие симптомы могут насторожить врача и членов семьи в отношении риска ВСС и ВОС?
- Потеря сознания, обмороки, необъясненные припадки, в особенности во время физической нагрузки или в ответ на неожиданные громкие звуки.
- Боли в груди или одышке, связанной с физической нагрузкой.
- Смерть от кардиологических причин или внезапной смерти до 50-летнего возраста среди ближайших и более дальних родственников.
- Родство с людьми с гипертрофической кардиомиопатией (ГКМП), синдромом Марфана, аритмогенной кардиомиопатией, синдромом длинного или короткого интервала QT, синдромом Бругада, катехоламинергической полиморфной желудочковой тахикардией или людьми младше 50 лет с кардиостимулятором или имплантируемым дефибриллятором и ряд других.
Еще раз хочется напомнить родителям, что дети, имея недолгий жизненный опыт, не могут правильно оценивать свое состояние, не могут сформулировать жалобы, имеют другие жизненные приоритеты, поэтому не нужно ждать, что ваш ребенок подробно вам расскажет, что его беспокоит, чем и как он заболел и чем ему нужно лечиться.
А что же нужно делать родителям?
Уделить своему ребенку пару часов времени. Возможно, это сохранит ему жизнь!
У нас не хуже, чем в Америке, возможности для проведения аналогичного скрининга риска внезапной сердечной смерти у детей. Не хватает только желания родителей следить за состоянием здоровья своих детей.
Необходимо провести осмотр ребенка, оценить границы сердца, определить наличие сердечного шума, состояние ритма сердца, дыхания, провести ЭКГ- исследование с определением и интерпретацией интервалов PQ и QTc, проанализировать ритм сердца, выполнить допплеровскую эхокардиографию (УЗИ сердца), УЗИ аорты. Важно собрать анамнез о наличии перечисленных выше заболеваний риска у родственников, таких, как синдром Марфана, гипертрофическая кардиомиопатия и т.д. Особое внимание нужно уделять детям, занимающихся в спортивных секциях – большие физические нагрузки повышают риск внезапной смерти в 7-10 раз!
В заключение приведу примеры из собственной практики выявления пациентов с высоким риском внезапной смерти:
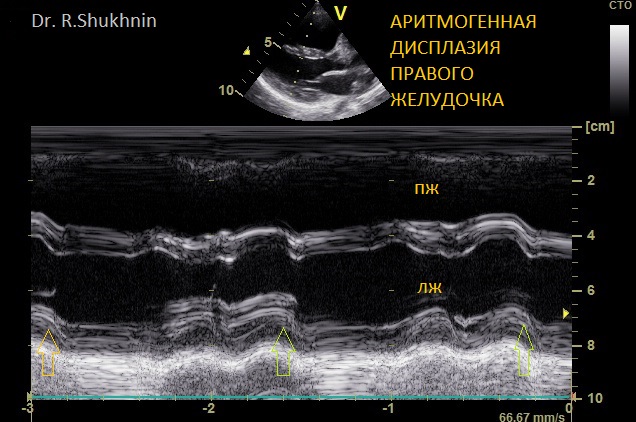
- Эхокардиография. Аритмогенная дисплазия правого желудочка у ребенка. Родители ребенка безуспешно в различных медучреждениях в течение 2 лет пытались выяснить причину аритмии у сына. Только у нас был установлен верный диагноз.На М-эхограмме отображается бигеминия (каждое второе сокращение сердца – экстрасистола, обозначены стрелками), а также расширение правого желудочка сердца.
⠀
⠀
- Эхокардиография. Синдром Марфана, также впервые установлен в нашем кабинете. Визуализирована аневризма аорты – резкое расширение восходящей грудной аорты. ⠀
⠀

⠀ - Эхокардиография. Гипертрофическая кардиомиопатия – резкое утолщение мышцы левого желудочка повышает риск внезапной смерти.
⠀

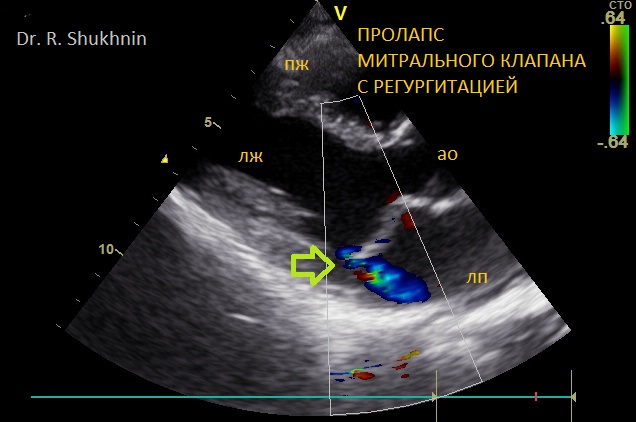
⠀ - Эхокардиография. Пролапс митрального клапана считается достаточно безобидным заболеванием, если бы не повышенный риск внезапной смерти. Демонстрируется поток регургитации (сброса крови) при закрытии митрального клапана и провисание створки клапана в предсердие(стрелка).
⠀
⠀ - Эхокардиография. Еще один пример гипертрофической кардиомиопатии, теперь уже у грудного ребенка (его старший брат, также страдавший этим генетически обусловленным заболеванием, умер внезапной смертью). Отмечается двукратное утолщение и повышение эхогенности миокарда левого желудочка.

- Эхокардиография. Врожденный порок сердца – стеноз легочной артерии. Сочетание клапанного и надклапанного стеноза. Все врожденные пороки сердца, в т.ч. и прооперированные повышают риск внезапной остановки сердца.
⠀

Ваш Р. Шухнин.
