Меньше знаешь – крепче спишь! – такой девиз жизни наблюдается у многих, и возможно, в наш век ежедневного стресса он как-то может быть оправдан. Но, к сожалению, иногда в жизни приходится сталкиваться и с не совсем приятными, и даже совсем неприятными фактами. И, если говорить о беременности, то таким фактом может стать неиммунная водянка плода (НВП).
Что такое неиммунная водянка плода?
НВП – это патология плода, вызванная самыми разными факторами и причинами, проявляющаяся общей отечностью плода, со скоплением жидкости в его серозных полостях и тканях, при условии отсутствия признаков иммунной сенсибилизации (несовместимости по группе крови или резус-фактором матери).
Распространенность НВП варьирует от 1:2500 до 1:4000 (один случай на 2.5 – 4 тысячи беременностей, для примера, болезнь Дауна встречается в 3-5 раз чаще!)
Невзирая на все достижения современной медицины, и по сей день НВП остается патологией, характеризующейся достаточно высокой внутриутробной смертностью, достигающей 80-90%, причем в случае ее развития до 24 нед. беременности риски увеличиваются до 96%, в то время как при более позднем развитии риск гибели плода снижается до 65-70%.
Причин НВП, повторимся, много:
▫️На ранних сроках беременности чаще всего ее причиной являются хромосомные аберрации и генные болезни: синдромы Тернера, Дауна, Пена-Шокея, Нунан, триплоидии, ахондрогенез, ахондроплазия, танатофорная карликовость, атрогрипоз и т.д.
▫️Многие пороки сердца плода могут привести к НВП: гипоплазия левых отделов сердца, атриовентрикулярный канал, транспозиция магистральных сосудов сердца, тетрада Фалло, аномалия Эбштейна и т.д. Аритмии плода: тахикардия, брадикардия, пароксизмальная аритмия также приводят к водянке плода.
▫️Но и патология плаценты, и аномалии сосудов, и опухоли плода и плаценты, и метаболические заболевания плода, и анемия, и болезни почек плода, и диафрагамальная грыжа, и кистозно-аденоматозный порок легких, и пороки развития лимфатической системы), и автоиммунные заболевания у матери, и сахарный диабет – все это тоже может вызвать водянку плода.
▫️На поздних сроках беременности причиной неимунной водянки плода часто служат инфекции: парвовирус, цитомегалия, вирус простого герпеса, сифилис, энтеровирусы.
Совершенно ни к чему утомлять или стращать читателя этими длинными перечнями причин данной патологии.
При неутешительном прогнозе задачей врача становится как можно раньше выявить неимунную водянку плода для выработки акушерской тактики.
Увидеть проявления неимунной водянки плода возможно уже на первом ультразвуковом скрининге, при выполнении его в расширенном, экспертном варианте (напомним, что биохимический скрининг беременных не способен выявить водянку плода).
Критерием установки этого диагноза служит нахождение выпота в плевральной и брюшной полостях, перикарде, кожный отек, отек плаценты и многоводие в различных сочетаниях, но не изолированно только в одной области или части тела плода.
При выявлении водянки плода в первую очередь должна быть исключена иммунологическая причина (иммунная водянка), для чего определяется группа крови и резус-фактор у беременной, проводится скрининг антител и исключаются инфекции из TORCH-группы. Эти тесты просты и проводятся в женской консультации.
После исключении иммунологических причин водянки дальше проводится тщательная УЗИ диагностика плода высокого уровня, при этом исключаются пороки развития плода, опухоли, специфические признаки хромосомных заболеваний плода, исключается сердечная недостаточность плода, аномалии сосудов плода, пуповины, плаценты, признаки внутриутробных инфекций и т.д.
Ультразвуковая диагностика плода при этом должна включать:
-Органную диагностику плода
-Эхокардиографияю плода в режимах:
-В-режим,
-М-режим,
-цветное допплеровское картирование,
-допплерографию сосудов.
После проводится инвазивная диагностика в условиях пренатального центра, там же проводится лечение данной патологии.
И, чтобы избежать драм и стрессов, советую вовремя и у проверенных и опытных специалистов проходить УЗИ-исследования, дабы избежать сложных проблем и потерь.
Напомним, что в группе высокого риска неиммунной водянки плода находятся беременные, страдающие сахарным диабетом, тяжелой анемией, талассемией, автоиммунными заболеваниями: синдром Шегрена, СКВ (системная красная волчанка), болезнями нарушения обмена веществ (дефицит глюкозо-6-фосфатдегидрогеназы), пациентки с гестозом (водянка беременных), пациентки с инфекциями (токсоплазмоз, парвовирус, ЦМВ, ВПГ и пр.) И, понятно, пациентки из группы 35+, у которых повышен риск хромосомных заболеваний плода.
С уважением, Р.Шухнин.
На фото из личной практики:
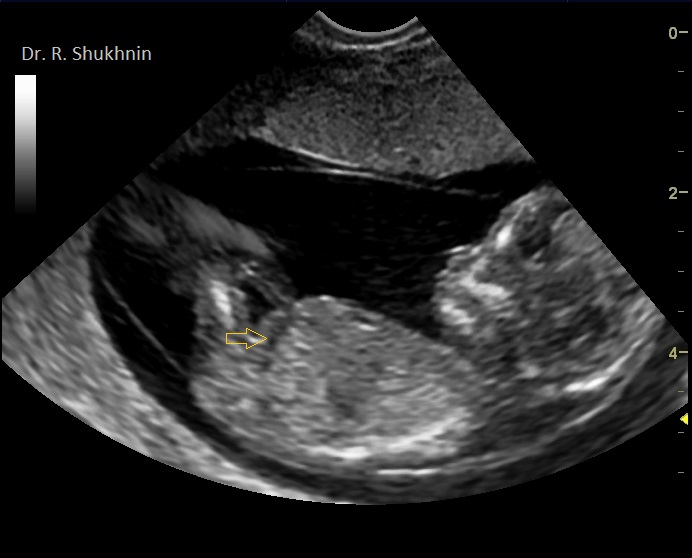
Фото 1. Увидеть начинающиеся проявления водянки плода уже возможно в первом скрининге беременности.
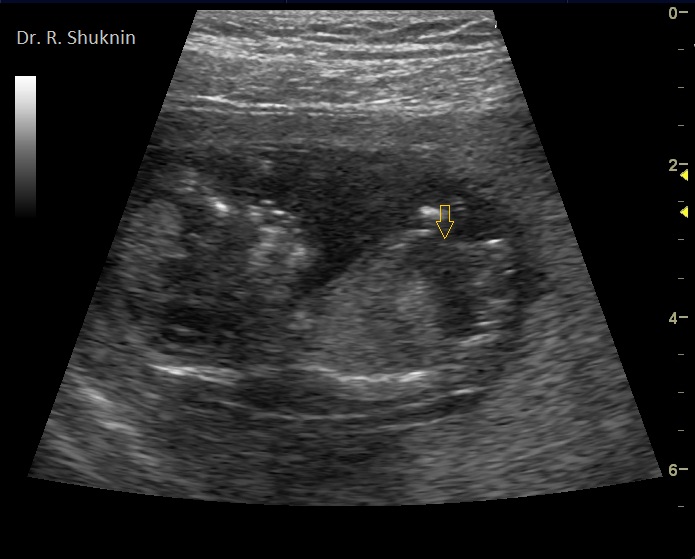
В данном примере: беременность 13 нед, синдром Дауна. Тонкая прослойка жидкости (выпот) в брюшной полости плода (стрелка). Внимательный врач увидит также и другие маркеры хромосомной патологии плода: гипоплазия костной спинки носа и несращение оболочек плодного яйца.
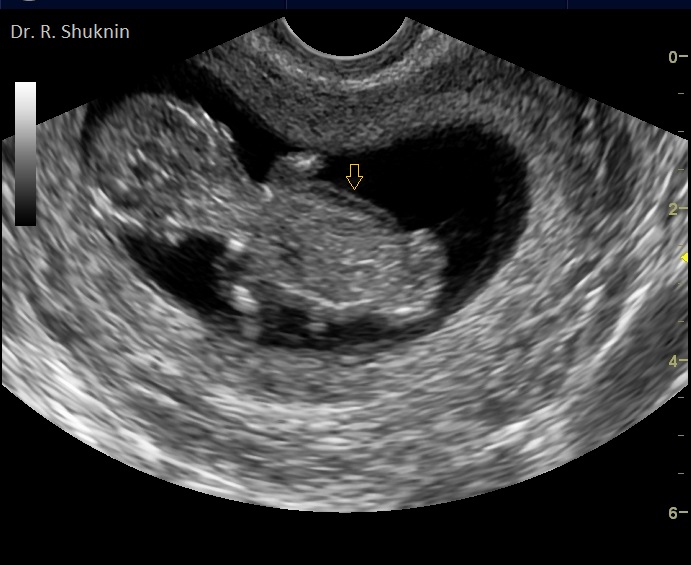
Фото 2. Тоже 1-ый скрининг беременности, 11 недель. Синдром Тернера. Кожный отек у плода (стрелка).
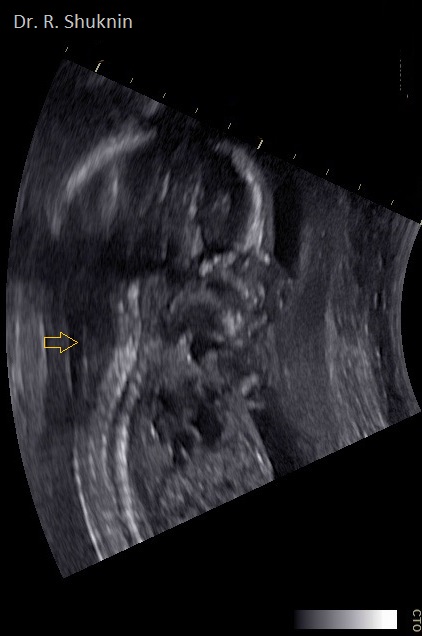
Фото 3. Второй скрининг беременности. 19 недель. Синдром Тернера. Отечность затылочной области шеи происходит вследствие нарушения лимфатического дренажа.
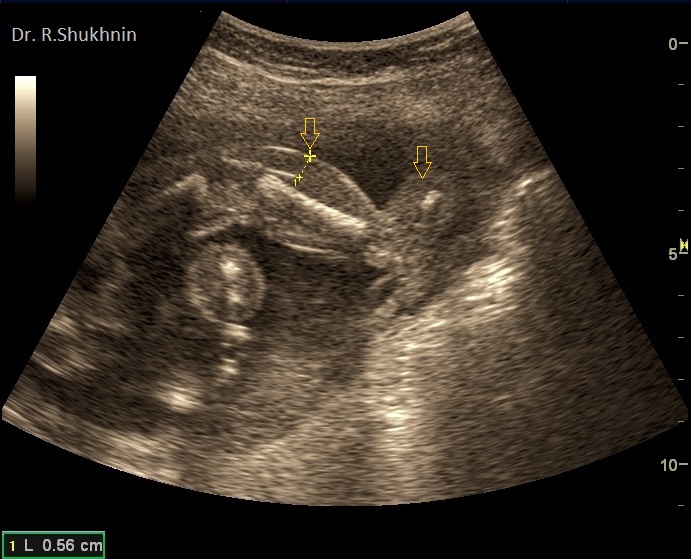
Фото 4. Аналогичные изменения происходят и с нижними конечностями плода при синдроме Тернера: отек голени и стопы.
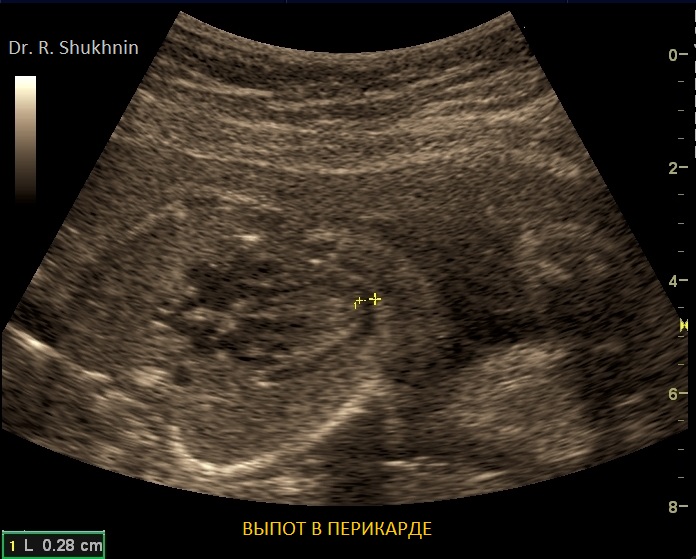
Фото 5. Выпот в полости перикарда (сердечной сорочке) также может быть одним из проявлений неимунной водянки плода.
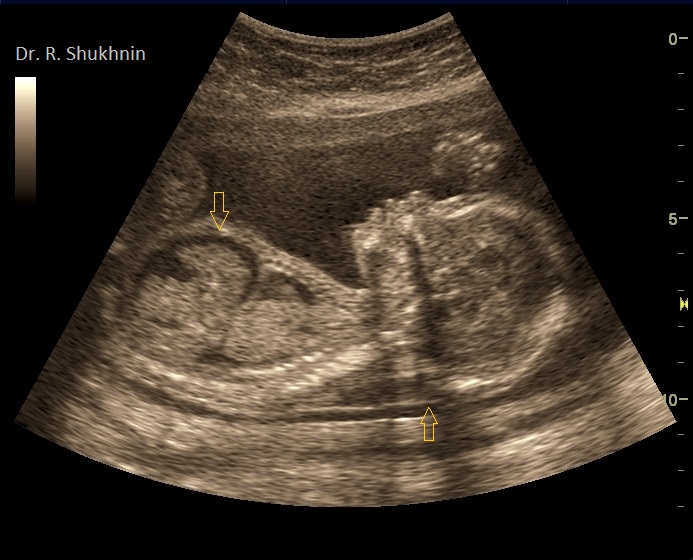
Фото 6. Беременность 19 недель. Синдром Дауна. Типичные проявления неимунной водянки плода в виде асцита и гидроторакса. Опытный врач также отметит гипоплазию носа, уплощенный профиль, утолщенную шейную складку плода.
Фото 7. В любом деле нужно быть внимательным и дотошным, а в случае УЗИ беременности – трижды таковым. Первый скрининг, беременность 13 нед. Заметив жидкость в брюшной полости плода (стрелка), можно утверждать о водянке плода. Но на самом деле это большая киста брюшной полости.
Копирование и распространение материалов статьи без согласия автора запрещено!